【摘 要】目的:分析急性播散性脑脊髓炎的临床特点,以提高对本病的认识.方法:对2例急性播散性脑炎的临床资料结合文献分析其临床特点、实验室检查及影像学特点.结果: 急性播散性脑炎结合临床表现及头颅MRI可作出诊断.结论:急性脱髓鞘性脑脊髓病是一组临床表现多样的免疫介导的炎性疾病, 大剂量强的松龙联合静脉丙种球蛋白治疗可取得一定疗效.
【关 键 词 】脑脊髓炎,急性播散性
【中图分类号】R742 【文献标识码】B 【文章编号】1004-7484(2014)01-0268-02
急性播散性脑脊髓炎(ADEM)是一种广泛累及中枢神经系统白质的由免疫反应介导的炎症性脱髓鞘疾病.通常与感染、出疹及疫苗接种有关.2010年12月~2013年7月我院神经内科确诊2例ADEM患者,现介绍如下.
1.临床资料
病例1:男,75岁,因突起意识障碍伴大小便失禁2天于2012年3月21日入住我科.患者于3月 19日因服用孙子的阿苯达唑2粒后出现意识障碍、大小便失禁,伴头痛、恶心,呕吐,急送当地医院给予脱水降颅压及抗感染等治疗后症状无好转,为求进一步诊治遂转入我科.
入院体查: T 3 8.5 ℃, P 96次/min , BP 1 50 /90,R 2 2次/min , 神志昏迷, 双瞳孔直径3mm , 光反射迟钝, 双侧眼球活动不受限, 颈抗2横指, 克氏征阴性, 四肢肌力0级, 四肢肌张力正常, 病理征未引出, 心肺听诊无异常, 肝脾未扪及.既往有“高血压病”史10年,无吸烟、饮酒史.
入院后查血常规:白细胞 12.0.心肌酶:肌酸激酶CK 112.5(参考值:24-190u/l),肌酸激酶同工酶CK-MB 16.4(参考值:<24u/l),乳酸脱氢酶LDH 400.2(参考值:109-245u/l),肌红蛋白Mb 62.2(参考值:<70u/l),电解质、肝肾功能、甲功三项、风湿全套、免疫全套, 肝炎全套、心电图、胸片均正常.入院后予以腰穿脑脊液检查, 测压力350mmH2O, 脑脊液常规:潘氏试验弱阳性,细胞总数4个,白细胞1个,脑脊液生化:微量蛋白 0.60g/l(参考值:0.15-0.45g/l),脑脊液免疫全套示免疫球蛋白G 轻度升高.脑电图示广泛中度异常.
入院后查头部MRI示患者双侧额、顶、颞、枕叶、脑干、丘脑、基底节区多发大小不一片状长T1长T2信号,FLAIR序列呈高信号.DWI序列呈高信号,ADC图呈稍高信号,增强后部分病灶呈轻度强化.胸MRI 示胸髓4-7 段有长T1 、长T2 信号, 无明显增强,,诊断急性播散性脑脊髓炎,予以强的松龙针1g/ d 冲击治疗, 5d 后减半量,10天后改为强的松片50mg/ d 口服维持治疗, 并逐渐减量, 并辅以神经营养剂及维持电解质平衡等对症治疗后,患者神志明显好转,无恶心呕吐,复查腰穿脑脊液压力160 mmH2O,脑脊液常规、生化及免疫正常.4周后患者症状明显缓解要求出院.出院查体:T 36. 4 ℃, BP 1 4 0 / 90 mmHg, HR 80 次/min , R2 0 次/min ,双瞳孔直径3mm , 光反射灵敏, 颈抗1横指,双上肢肌力4 级, 双下肢肌力3 级, 病理征未引出.嘱患者出院后回当地医院继续治疗.
病例2: 女, 48 岁, 工人, 因发热、头晕、头痛、精神异常7天入院.发病前8天患者有服用驱虫药肠虫清病史,逐渐出现发热、体温最高38.5℃, 伴头晕, 头痛、精神异常, 在当地医院行头颅CT 无异常,给予抗感染、抗病毒等治疗, 无效, 遂转入我院.
入院体查: T 3 8.3 ℃, P 90次/min , BP 130 /90,R 20次/min , 神志嗜睡, 双瞳孔直径3mm , 光反射灵敏, 双侧眼球活动不受限,高级智能检查不配合, 脑神经征正常, 四肢肌力5 级, 肌张力、腱反射对称正常, 病理征( - ) , 无脑膜刺激征.心肺听诊无异常, 肝脾未扪及.既往无“高血压病、糖尿病”病史.
入院后查血常规:白细胞 11.9.109/L,大小便常规、电解质、肝肾功能、心肌酶、肌钙蛋白、甲功三项、风湿全套、免疫全套, 肝炎全套、心电图、胸片等均正常.脑脊液常规:潘氏试验阴性,细胞总数3个,白细胞0个,脑脊液生化:微量蛋白 0.56g/l(参考值:0.15-0.45g/l),脑脊液免疫全套示免疫球蛋白G轻度升高,脑脊液细胞学、三大染色均未见明显异常.脑脊液压力230mmH2O.脑电图示广泛轻-中度异常.
入院后查头部MRI示: 双侧额、顶、颞、枕叶、桥脑可见多发大小不一类圆形长T1长T2信号,边界不清晰,以双侧侧脑室旁及半卵园中心明显,FLAIR序列呈高信号.DWI序列呈稍高信号,ADC图呈稍高信号,增强后可见结节样强化,病灶未见明显占位效应,部分病灶垂直于侧脑室.考虑为ADEM, 予以强的松龙针1g/d 冲击治疗5d, 后减半,减至120mg时改口服强的松片维持治疗,1月后患者病情明显好转,无发热头痛,精神症状消失.
图1:急性播散性脑脊髓炎患者头部MRI示T2WI显示双侧侧脑室旁、基底节、皮质下多发长T2信号.图2:DWI像上显示双侧侧脑室旁、基底节、皮质下多发病灶呈高信号.
3讨论
急性播散性脑脊髓炎(ADEM)是一种临床不常见的中枢神经系统炎症性脱髓鞘疾病,年发病率为(0.20 ~ 0.80)/10万,男女发病无显著差异[1],多发生于病毒感染或接种疫苗后[2].也称免疫相关性脑脊髓炎、感染后脑脊髓炎、疫苗接种后脑脊髓炎.
| 有关论文范文主题研究: | 关于高血压的论文范文检索 | 大学生适用: | 学士学位论文、函授论文 |
|---|---|---|---|
| 相关参考文献下载数量: | 74 | 写作解决问题: | 怎么写 |
| 毕业论文开题报告: | 论文模板、论文选题 | 职称论文适用: | 技师论文、职称评中级 |
| 所属大学生专业类别: | 怎么写 | 论文题目推荐度: | 经典题目 |
急性播散性脑脊髓炎任何年龄均可发病,但多见于儿童、青少年,成人罕见,患者多呈急性起病,临床表现常有发热、头痛、脑膜刺激征、精神异常、局灶性神经系统症状与体征,头颅MRI检查可见累及灰质、白质、脊髓的多发类圆形脱髓鞘病灶,部分病灶有强化. 急性播散性脑脊髓炎的主要病理改变为大脑、脑干、小脑、脊髓发生播散性脱髓鞘改变,以脑室周围白质最为显著,有研究[3]表明是自身T细胞激活导致针对髓鞘或其他自身抗原的短暂性自身免疫反应.根据受累部位不同分为: ( 1) 脑炎型;( 2) 脊髓炎型; ( 3) 脑脊髓炎型[4].近年又来有研究者提出新增周围神经型, 其中周围神经型又分为脑周围神经型、脊髓周围神经型、脑脊髓周围神经型[5].
ADEM目前的影像学检查主要MRI,MRI是诊断神经系统脱髓鞘疾病的较好方法,ADEM的头颅MRI多表现为累及白质、大脑半球和幕下结构的多发弥漫性病灶,结合病史可以诊断.
急性播散性脑脊髓炎需与以下疾病相鉴别:(1)病毒性脑炎:多有病毒感染史,实验室提示有病毒感染证据,头颅MRI病毒性脑炎为多发或者单发病灶,多见于大脑半球额顶枕叶以及基底节区,多呈不对称分布,主要累及皮层或者皮层下,病灶多呈斑片状、脑回状,急性播散性脑脊髓炎病灶主要位于侧脑室周边,多呈片状或类圆形,与侧脑室垂直分布,部分病灶增强扫描有强化,DWI像上病毒性脑炎和急性播散性脑炎的rADC值有所不同也可鉴别[6].(2)急性脑梗塞:多见于老年人,有脑血管病危险因素,突发肢体偏瘫,头颅MRI示病灶符合脑血管解剖,多为单发.(3)脑囊虫病:多进展缓慢,有生食溪蟹或者螺类史,病灶呈多个小结节,增强后为环形强化,血清及脑脊液寄生虫抗体呈阳.(4)脑多发转移瘤:患者多有原发病史,血沉、肿瘤标志物增高,病灶周围脑水肿及占位效应明显.(5)桥本脑病:血清甲状腺相关体指标异常,容易误诊为急性播散性脑脊髓炎症.(6)多发性硬化:临床多有缓解-复发病史,而急性播散性脑炎多以单相病史程为主.此外还需与原发性中枢神经系统血管炎、系统性红斑狼疮、白塞病、神经结节病、线粒体脑病、抗N--D-天门冬氨酸(NMDA)受体脑炎等相鉴别.
ADEM的治疗目前主要有大剂量糖皮质激素冲击治疗,或者静脉注射人血丙种球蛋白[7],虽然激素治疗对其有效剂量及疗效存在争论,目前临床上已在广泛使用,多用甲甲泼尼龙10 ~ 30mg/(kgd)静脉滴注(最高剂量可达1000 mg/d),或地塞米松1 mg/kg 静脉滴注,治疗3 ~ 5 d 后改为泼尼松1mg/kg,连续口服4 ~ 6 周. 对于糖皮质激素禁忌症者,可静脉注射人血丙种球蛋白,大部分ADEM患者预后较好,经过上述治疗后,患者的临床症状均有所改善,复查头颅MRI病灶也有所吸收.目前对于ADEM的诊治仍需进一步深入研究.
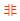 网站原创
网站原创